Điều trị nội khoa cho bệnh nhân van tim
Với các bệnh nhân bệnh về van tim, điều trị nội khoa thường được chỉ định trong các trường hợp nhẹ và vừa, chưa có dấu hiệu suy tim hoặc các triệu chứng trở nặng. Thực tế cũng cho thấy rằng, nếu không cấp bách phải phẫu thuật ngay, điều trị nội khoa là một phương pháp tích cực.
Điều trị nội khoa là một phương pháp điều trị tim mạch tích cực và quan trọng vì 2 lý do sau:
– Thứ nhất, có rất nhiều trường hợp bệnh nhân là người lớn tuổi với bệnh van tim thoái hoá có triệu chứng mà không thể can thiệp ngoại khoa vì nguy cơ khi mổ. Lúc này, điều trị nội khoa là chọn lựa thiết thực nhất.
– Thứ hai, có một viễn cảnh thực tế là điều trị nội khoa làm thay đổi tiến triển tự nhiên của một vài bệnh van tim, cho nên có thể trì hoãn hoặc tránh can thiệp ngoại khoa.
Rối loạn chức năng tâm thu thất trái gây bởi bệnh thiếu máu cơ tim là vấn đề cơ bản của phần lớn bệnh nhân tham gia trong thử nghiệm điều trị nội khoa (thuốc ức chế men chuyển, kháng thụ thể angiotensin, thuốc giãn mạch, chẹn beta, lợi tiểu giữ kali) cho bệnh suy tim. Tuy nhiên, vài thử nghiệm này bao gồm những bệnh nhân bị bệnh van tim và những nguyên tắc đã được học sẽ được áp dụng rộng rãi.
Ðiều trị nội khoa có thể làm thay đổi bệnh sử tự nhiên của bệnh van tim bằng hai cách:
– Thứ nhất, diều trị nội khoa làm chậm tiến triển bệnh van tim , ví dụ: làm chậm xơ hoá, sẹo hoá và canxi hóa bằng cách dùng kháng viêm trong vài thể của bệnh van tim thoái hóa và hậu thấp.
– Thứ hai, điều trị nội khoa có thể phòng ngừa và cải thiện hậu quả tai hại của bệnh cơ tim thứ phát. Ví dụ, điều trị thuốc giãn mạch có thể giúp bảo vệ cơ tim của những bệnh nhân quá tải thể tích thất trái do hở van hai lá hoặc hở van động mạch chủ mạn tính.
- Hẹp van động mạch chủ
Sinh lý bệnh
Hẹp van động mạch chủ vôi hóa có thể gây ra bởi tiến trình vôi hóa của van ba lá, thường ở lứa tuổi 40 – 50.
Bệnh tiến triển liên tục liên quan xơ vữa động mạch và có thể bị điều chỉnh bởi sức ép cơ học (hao mòn dần), lắng đọng lipid, và sự viêm nhiễm; bệnh động mạch vành quan trọng có ở 50% bệnh nhân với hẹp động mạch chủ đóng vôi và cả hai bệnh trên có nhiều yếu tố nguy cơ giống nhau với mức độ tương tự.
Bệnh van động mạch chủ hậu thấp thuờng gây ra tổn thương hẹp – hở phối hợp và thường kết hợp với bệnh van hai lá.
Hẹp động mạch chủ phát triển chậm và lúc đầu cung lượng tim duy trì ở mức chênh áp ngang van động mạch chủ tăng vừa phải. Khi thất trái phì đại dần và máu qua động mạch vành không đủ; bệnh nhân có thể có đau ngực ngay cả khi không có bệnh mạch vành kết hợp.
Sự tắc nghẽn dòng ra cố định giới hạn sự tăng cung lượng tim khi vận động và hiện tượng tụt huyết áp và ngất có thể xảy ra khi gắng sức. Hậu quả là thất trái không thể vượt qua tình trạng tắc nghẽn đường ra thất trái, và suy thất trái xảy ra sau đó.
Bệnh nhân hẹp chủ điển hình không có triệu chứng trong nhiều năm, khi triệu chứng xuất hiện thì bệnh nhanh chóng diễn tiến rất xấu; cho nên tử vong thường xảy ra trong vòng 3-5 năm sau khi có triệu chứng.
Kiểm soát triệu chứng
Hẹp động mạch chủ có triệu chứng là một tình trạng ngoại khoa và trở thành lý do chung nhất cho việc thay van ở các nước phát triển. Tuy nhiên, ở bệnh nhân già yếu không thích hợp cho việc phẫu thuật thì hẹp động mạch chủ có triệu chứng là nguyên nhân gây đau ngực và suy tim, và việc điều trị nội khoa cho những bệnh nhân này là phương pháp điều trị duy nhất để làm giảm triệu chứng.
Sử dụng thận trọng thuốc chẹn beta và nitrate có thể kiểm soát được đau ngực, nhưng nitrate có thể gây tụt huyết áp có triệu chứng, đặc biệt là dùng sau khi gắng sức. Thuốc lợi tiểu có thể làm giảm triệu chứng sung huyết phổi, nhưng cũng nên nhớ rằng với những bệnh nhân hẹp động mạch chủ nặng thì phụ thuộc vào áp lực đổ đầy thất và việc dùng lợi tiểu qúa mức có thể gây nguy hiểm.
Digoxin có lợi đối với bệnh nhân rung nhĩ hoặc suy chức năng tâm thu thất trái. Rung nhĩ thường dung nạp kém và trong tình huống này nên cố gắng điều chỉnh nhịp xoang bằng sốc điện chuyễn nhịp, hoặc thuốc chống loạn nhịp amiodarone.
Hầu hết các bác sỹ tránh dùng ức chế men chuyển trên những bệnh nhân hẹp động mạch chủ và suy tim bởi vì những thuốc này không làm giảm hậu tải thất trái và nguy hiểm là có thể gây tụt huyết áp.
Nhưng những nghiên cứu lâm sàng nhỏ đánh giá điều trị ngắn hạn của một số thuốc giãn mạch đã loại bỏ những mối nghi ngờ trên. Ví dụ, hai nghiên cứu lâm sàng nhỏ mô tả hiệu quả tức thì của captopril trong hẹp động mạch chủ nặng (độ chênh áp trung bình qua van ĐMC là 78 và 93 mmHg) không những không làm tụt huyết áp mà còn làm tăng cung lượng tim trung bình rõ ràng và áp lực mô mạch phổi bít giảm một cách đáng kể trên hầu hết bệnh nhân.
Trong những nghiên cứu này, cung lượng tim trung bình tăng 41% trong những bệnh nhân có suy tim thực sự. Hơn nữa bệnh nhân có đáp ứng huyết động học rất tốt từ việc điều trị lâu dài.
Cần những nghiên cứu sâu hơn để chứng minh nhưng một điều rõ ràng là một số bệnh nhân suy tim có hẹp động mạch chủ có thể có hiệu quả từ việc dùng ức chế men chuyển và những thuốc này đang được giới thiệu một cách thận trọng trong bệnh viện.
Phòng ngừa thứ phát
Trong hẹp động mạch chủ, nghiên cứu về tiến triển tự nhiên đã cho thấy diện tích van giảm hằng năm là 0.1cm2, với sự tăng vận tốc trung bình dòng phụt qua siêu âm màu là 0.3 m/s/năm (tương đương với độ chênh áp tăng 7mmHg/năm). Tuy nhiên, điều này thay đổi đáng kể và có xu hướng nhiều hơn ở người già, ở những người có vôi hóa van ÐMC, có tăng lipid máu.
Một nghiên cứu ở 170 bệnh nhân với nồng độ cholesterol trong máu cao hơn 5.2mmol/l (200mg/dl) thì giảm diện tích van ÐMC gấp đôi. Hơn nữa, một nghiên cứu hồi cứu có chủ đích gần đây cho thấy việc dùng chất ức chế men HMG CoA(statin) liên quan đáng kể đến giảm tỉ lệ hẹp van ÐMC ( trung bình (SD) 0.06(0.16 ) cm2 so với 0.11 (0.11) cm2/năm).
Những nghiên cứu này có ngụ ý rõ ràng cho việc phòng ngừa thứ phát trong những bệnh nhân hẹp ÐMC vôi hóa, và những thử nghiệm đối chứng ngẫu nhiên đã hình thành giả thuyết rằng điều trị làm giảm lipid máu bằng ức chế men HMG CoA sẽ làm chậm quá trình tiến triển của bệnh. Những thử nghiệm điều trị bằng aspirin và thuốc hạ áp cũng đã được chứng minh là có lợi.
- Hẹp van hai lá
Sinh lý bệnh
Hẹp van hai lá phần lớn là do hậu thấp; tuy nhiên ở người già, hiện tượng vôi hóa nặng của bộ máy van hai lá có thể gây ra hội chứng tương tự.
Vòng van hai lá hẹp từ từ bởi sự xơ hóa dần, vôi hóa của lá van, dính các mép lá van và bộ máy dưới van. Cho nên dòng máu từ nhĩ trái xuống thất trái bị hạn chế và áp lực nhĩ trái tăng, dẫn đến sung huyết tĩnh mạch phổi và khó thở.
Nhĩ trái giãn và phì đại, đổ đầy thất trái trở nên phụ thuộc nhiều hơn vào co bóp nhĩ trái. Bất kỳ sự tăng nhịp tim nào cũng sẽ rút ngắn thời gian tâm trương và dẫn đến tăng nhiều hơn nữa áp lực nhĩ trái; những tình huống cần tăng cung lượng tim sẽ làm tăng áp lực nhĩ trái. Cho nên vận động và có thai làm cơ thể dung nạp rất kém.
Lúc đầu, triệu chứng chỉ xảy ra khi gắng sức; tuy nhiên, áp lực nhĩ trái tăng cao thường xuyên trong hẹp nặng và triệu chứng xuất hiện ngay cả khi nghỉ ngơi. Ðộ chun giãn của phổi giảm gây bởi sung huyết tĩnh mạch phổi mạn tính, góp phần làm khó thở, và khi cung lượng tim thấp có thể gây mệt mỏi.
Rung nhĩ do giãn tiến triển của nhĩ trái rất thường gặp. Một số ít bệnh nhân (<20%) duy trì được nhịp xoang mà đa số ở bệnh nhân này, nhĩ trái có xơ hóa nhỏ và tăng áp phổi rất nặng.
Kiểm soát triệu chứng
Ðiều trị nội khoa là một chọn lựa thích hợp cho bệnh nhân có triệu chứng nhẹ, nhưng để làm giảm tắc cơ học bằng nong van bằng bóng hoặc phẫu thuật thì phải luôn được xem xét trong những bệnh nhân có triệu chứng nặng hơn, những bệnh nhân có rung nhĩ mới xuất hiện hoặc có chứng cứ của tăng áp phổi từ trung bình đến nặng.
Thuốc lợi tiểu thường giảm được áp lực thất trái và triệu chứng của sung huyết phổi (khó thở, ho ra máu); tuy nhiên, nó có thể làm giảm cung lượng tim và bệnh nhân mệt nhiều hơn.
Thuốc chẹn beta và thuốc đối kháng canxi chậm nhịp tim (diltiazem, verapamil) làm chậm nhịp tim lúc nghỉ và cả khi gắng sức, cải thiện đổ đầy thất trái bằng cách kéo dài thời gian trương tâm.
Những thuốc này làm giảm triệu chứng liên quan đến gắng sức và đặc biệt hiệu quả trên bệnh nhân có nhịp xoang nhanh (có thai, thiếu máu), rung nhĩ, và các loạn nhịp xoang nhanh khác.
Rung nhĩ
Rung nhĩ là một biến chứng thường gặp của hẹp van hai lá, đặc biệt trên những bệnh nhân lớn tuổi, liên quan nhiều với thuyên tắc động mạch, nghiêm trọng là đột quỵ, và là một tiên lượng xấu (sống 10 năm là 25% so với 46% của bệnh nhân duy trì nhịp xoang).
Mặc dù không có những thử nghiệm đối chứng ngẫu nhiên kiểm tra hiệu quả của điều trị kháng đông trên bệnh nhân hẹp hai lá nhưng có một chứng cứ quan trọng ủng hộ việc sử dụng kháng đông (INR: 2-3:1) trong những bệnh nhân với tất cả các dạng của rung nhĩ và những bệnh nhân đã từng có tai biến tắc mạch.
Tỉ lệ tắc mạch cao xảy ra một thời gian ngắn sau xuất hiện rung nhĩ, cho nên phải sử dụng kháng đông trong khi bệnh nhân vẫn còn nhịp xoang. Những bệnh nhân lớn tuổi có hẹp hai lá nặng và những bệnh nhân có giãn nhĩ trái là ở nhóm nguy cơ cao nhất và dường như rất có ích khi dùng kháng đông sớm.
Sự xuất hiện rung nhĩ thường kéo theo sự giảm huyết động học đáng kể do giảm đổ đầy thất trái gây ra bởi nhịp nhanh và mất co bóp của nhĩ. Kiểm soát tần số tim là cần thiết để làm giảm triệu chứng. Thuốc digoxin, chẹn beta, và đối kháng canxi chậm nhịp tim có thể được dùng để kiểm soát tần số tim rất hiệu qủa lúc nghỉ ngơi cũng như khi vận động.
Tuy nhiên, digoxin có chỉ số điều trị hẹp (dễ ngộ độc với khoảng các dao động liều khá hẹp), và không hiệu qủa bằng chẹn beta trong phòng ngừa cơn kịch phát của rung nhĩ, và trong kiểm soát tần số tim khi rung nhĩ xuất hiện và trong suốt thời gian vận động hoặc những dạng khác cuả stress. Kết hợp thuốc điều trị là cần thiết và một số bệnh nhân cần cắt đốt nút nhĩ thất và đặt máy tạo nhịp.
Rung nhĩ kịch phát có thể đáp ứng điều trị bằng amiodarone hoặc thuốc chống loạn nhịp nhóm 1c như flecainide, nhưng thường dẫn đến rung nhĩ mạn tính. Chuyển nhịp bằng thuốc hoặc sốc điện có vai trò giới hạn trong điều trị rung nhĩ kéo dài, nếu hẹp van hai lá không được giải quyết bằng phẩu thuật hoặc nong van thì loạn nhịp sẽ tái phát thường xuyên.
Phòng ngừa thứ phát
Không có điều trị nào có thể làm chậm tiến trình xơ hoá và sẹo hoá do thấp, nhưng loại trừ nhiễm trùng do streptococcus và phòng ngừa những đợt sốt thấp khác thì hoàn toàn có lợi.
Phần lớn khuyến cáo điều trị lâu dài với 250 mg phenoxymethyl penicillin (penicillin V) uống hai lần/ngày, nếu không hiệu qủa, dùng 1.2 triệu đơn vị benzathine penicillin chích bắp mỗi 4 tuần; sulfonamide hoặc erythromycin có thể dùng nếu bệnh nhân dị ứng với penicillin.
Thời gian kéo dài của phòng ngừa bằng kháng sinh không nhất quán và sẽ tuỳ thuộc vào thực tế lâm sàng như sư dung nạp hoặc khả năng tiếp xúc với cộng đồng có tỉ lệ nhiễm streptococcus cao.
Theo AHA/ACC khuyến cáo rằng phần lớn bệnh nhân đã được chẩn đoán bệnh tim hậu thấp thì nên điều trị duy trì kháng sinh phòng ngừa cho đến 40 tuổi và ít nhất là 10 năm sau cơn sốt thấp cuối cùng.
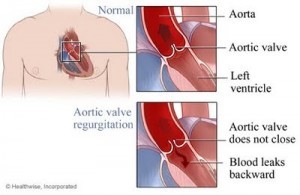
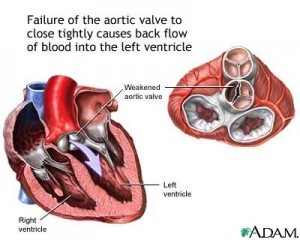
- Hở van động mạch chủ
Sinh lý bệnh
Trong hở van động chủ, những yếu tố xác định chính của thể tích hở là diện tích vòng van hở (thường cố định), sự kéo dài kỳ tâm trương (chức năng của nhịp tim) và độ chênh áp lực qua van trong kỳ tâm trương (áp lực ÐMC trừ áp lực tâm trương thất trái). Cho nên nhịp chậm và tăng huyết áp là điều không mong muốn và cần phải được điều trị tích cực.
Hở van động chủ làm quá tải thể tích và hậu tải thất trái cao. Tiến trình tái cấu trúc trong hở van động chủ mạn tiến triển chậm, bao gồm giãn và phì đại thất trái, nghĩa là tim có thể thích nghi với thể tích lớn của dòng hở trong nhiều năm với rất ít hoặc không có thay đổi áp lực đổ đầy và cung luợng tim. Tuy nhiên, cuối cùng là tiến trình thích này cũng không đáp ứng được, rối loạn chức năng cơ tim và suy thất trái xảy ra sau đó.
Lợi ích về huyết động học quan trọng của điều trị thuốc giãn mạch trong hở van động chủ là rõ ràng. Thuốc giãn động mạch làm tái phân phối thể tích nhát bóp thất trái bằng tăng dòng chảy ra ngoại biên và giảm dòng phụt ngược, thuốc giãn mạch và lợi tiểu làm giảm tiền tải và sẽ làm giảm cả áp lực và thể tích cuối tâm trương thất trái. Cho nên những thuốc này có thể được dùng với hai mục đích: làm giảm triệu chứng và dấu hiệu suy tim và bảo tồn chức năng thất trái bằng cách giảm sức căng thành tim.
Kiểm soát triệu chứng
Thuốc lợi tiểu và giãn mạch vẫn là thuốc được lựa chọn để làm giảm triệu chứng ở bệnh nhân hở van động chủ mà không thích hợp cho việc thay van vì mắc những bệnh khác kết hợp. Ðiều trị giãn mạch ngắn hạn có thể áp dụng cho bệnh nhân suy tim nặng và rối loạn chức năng thất trái nặng để cải thiện triệu chứng lâm sàng và huyết động trước khi thay van động mạch chủ.
Bảo tồn chức năng thất trái (phòng ngừa thứ phát)
Nhiều nghiên cứu có đưa ra giả thuyết rằng thuốc giãn mạch có thể điều trị lâu dài cho bệnh nhân hở van động chủ không triệu chứng để làm giảm sự bất tương hợp giữa hậu tải và huyết áp tâm thu, và để bảo tồn chức năng thất trái, phòng ngừa suy tim, trì hoãn thời gian thay van động mạch chủ.
Scognamiglo và cộng sự tìm thấy rằng nifedipine (20mg hai lần/ ngày), so với digoxin (=0.25mg/ngày), dùng cho bệnh nhân có hở động mạch chủ không triệu chứng và có chức năng thất trái bình thường, làm giảm được số lượng bệnh nhân xuất hiện triệu chứng và/ hoặc rối loạn chức năng tâm trương thất trái.
Vào cuối thời kỳ 6 năm, chỉ 15% thay van so với 34% ở nhóm digoxin. Ðiều trị lâu dài với nifedipine cũng cho thấy giảm khối cơ thất trái so với nhóm giả dược ở bệnh nhân hở van ÐMC nặng.
Các tư liệu tương tự so sánh hydralazine với thuốc ức chế men chuyển cho thấy rằng hydralazine có tỉ lệ tác dụng phụ cao hơn nifedipine và ít hiệu quả hơn enelapril.
Ðiều quan trọng cần thẩm định là mục tiêu bảo vệ thất trái khi hở ÐMC nặng phụ thuộc vào giảm bất tương xứng hậu tải qua hạ huyết áp tâm thu. Liều lượng thuốc hạ áp nào được chọn đều phải điều chỉnh theo huyết áp. Tuy nhiên hiếm khi giảm được huyết áp tâm thu về bình thường bởi vì cung lượng cao là đặc điểm của hở hai lá nặng.
Hiệu quả tốt của các thuốc giãn mạch lên tái cấu trúc thất trái khi hở van ÐMC mạn có khả năng lớn nhất ở người có quả tim lớn nhất và suy yếu nhất.
Các thử nghiệm lâm sàng phù hợp theo quan điểm này và không có chứng cứ ủng hộ điều trị dãn mạch lâu dài ở bệnh nhân hở van chủ nhẹ và vừa hoặc những người có huyết áp bình thường và kích chước buồng tim bình thường bởi vì tất cả những người này dù sao đi nữa cũng có dự hậu khá tốt.
- Hở van hai lá
Sinh lý bệnh
Hở van 2 lá gây nên tình trạng quá tải thể tích mạn tính, phì đại và giãn nở thất trái bù trừ và cuối cùng là tiến triển suy tim. Nếu không phẫu thuật, viễn cảnh cho bệnh nhân hở hai lá nặng rất kém với tỏ lệ tử vong hàng năm 5%. Hầu hết tử vong là tiến triển suy thất trái nặng dần và suy tim nhưng đột tử là do loạn nhịp cũng phổ biến.
Hiệu quả đã đựơc chứng minh từ việc điều trị giãn mạch trong hở van động mạch chủ không nhất thiết mở rộng sang bệnh nhân hở hai lá với 2 lý do:
– Ðiều quan trọng cần xác nhận là trái với hở van ÐMC, hậu tải thất trái giảm rõ rệt (tống máu thất trái theo 2 chiều trong hở van 2 lá, trong khi đó một chiều trong hở van ÐMC).
– Không như trong hở van ÐMC, kích thước lỗ van hai lá bị hở thường động và phụ thuộc nhiều đường kính thất trái.
Ðiều trị các thuốc vận mạch có thể do đó hy vọng làm thay đổi thể tích dòng hở ở một số chứ không phải tất cả tình huống. Ví dụ giảm tiền tải hoặc gia tăng sức bóp sẽ làm giảm thể tích dòng phụt ngược khi hở van 2 lá do giãn thất trái trong bệnh thiếu máu cơ tim hoặc bệnh cơ tim giãn nở.
Trái lại giảm tiền tải có thể gây ra sự gia tăng bất lợi thể tích dòng phụt ngược ở bệnh nhân bệnh cơ tim phì đại hoặc sa van 2 lá. Trong bệnh thấp tim, lỗ van 2 lá thường cứng hoặc cố định và mức độ hở do đó không ảnh hưởng bởi tiền tải. Hiểu rõ bệnh nguyên hở van 2 lá do đó trở nên quan trọng đối với việc sử dụng các thuốc vận mạch.
Kiểm soát triệu chứng
Sửa chữa van 2 lá hoặc thay van được chỉ định bắt buộc nếu như triệu chứng tiến triển hoặc có chứng cứ suy giảm hoặc tồi tệ hơn chức năng thất trái. Tuy nhiên điều trị nội khoa có thể được sử dụng để cải thiện triệu chứng nếu như phẫu thuật bị chống chỉ định do bệnh kèm nặng hoặc chức năng thất trái quá tồi.
Các thuốc giãn tĩnh mạch đặc biệt là nitrates và lợi tiểu chưa được thử nghiệm chính thức trong các thử nghiệm lâm sàng nhưng có thể hy vọng làm giảm triệu chứng và các dấu hiệu sung huyết phổi.
Theo kinh nghiệm của chúng tôi, các thuốc này đặc biệt có giá trị ở những bệnh nhân hở 2 lá phụ thuộc vào tiền tải (như bệnh thiếu máu cơ tim, các dạng hở 2 lá chức năng khác).
Mặc dù có rất ít các tư liệu chất lượng cao về tác dụng của các thuốc giãn mạch lên hở 2 lá, nhưng thuốc ức chế men chuyển theo kinh nghiệm của chúng tôi là dạng điều trị có giá trị đối với bệnh nhân suy tim có hở 2 lá.
Các nghiên cứu ngắn hạn về huyết động cho thấy có mối liên quan nghịch giữa dòng máu hướng tới và dòng phụt ngược và biểu hiện rằng hydralazine và thuốc ức chế men chuyển đều giảm được mức độ hở 2 lá và gia tăng dòng máu hướng tới mà không hoặc ít thay đổi phân suất tống máu.
Ðiều trị lâu dài với quinapril cho thấy cải thiện phân loại chức năng và giảm khối cơ và thể tích thất trái ở một nghiên cứu rất nhỏ ở bệnh nhân hở 2 lá mạn tính.
Người ta cũng ghi nhận không có nguy cơ về mặt lý thuyết là tăng mức độ hở khi sử dụng ức chế men chuyển ở bệnh nhân sa van trong một nghiên cứu nhỏ.
Tuy nhiên, dường như cần thận trọng đánh giá tác động của điều trị giãn mạch ở những bệnh nhân ấy bằng siêu âm tim thường quy.
Bảo tồn chức năng thất trái
Không có tư liệu nào ủng hộ giả thuyết rằng điều trị giãn mạch có thể bảo tồn được chức năng thất trái ở người không triệu chứng có hở 2 lá nặng. Tuy nhiên có chứng cứ thấy rằng ở những bệnh nhân chọn lọc cẩn thận thì phẩu thuật sớm van 2 lá có thể đạt được mục tiêu này.
(Theo Ykhoanet.com)

































Trả lời